Vedkyňa sa vďaka výskumu epigenetických liekov stala aj Študentskou osobnosťou Slovenska.

Mária Urbanová skúma rakovinu pankreasu. Zdroj: Katarína Gáliková
- prečo prežije iba 12 percent pacientov s rakovinou pankreasu viac ako päť rokov,
- čo je duktálny karcinóm a prečo je mimoriadne nebezpečný,
- prečo majú pacienti s rakovinou pankreasu žltačku,
- ako môžu pri liečbe rakoviny pankreasu pomôcť epigenetické lieky,
- čo podľa vedkyne pri odhalení ochorenia v zahraničí funguje a, naopak, na Slovensku ešte chýba.
Doktorandka na Katedre genetiky Prírodovedeckej fakulty Univerzity Komenského v Bratislave skúma nádorové ochorenia pankreasu v Ústave experimentálnej onkológie Biomedicínskeho centra Slovenskej akadémie vied a tejto téme sa venuje už od bakalárskeho štúdia. Výskum získal aj prvé miesto v súťaži Študentská osobnosť Slovenska v kategórii lekárskych vied a v rámci nej aj špeciálnu cenu Junior Chamber International – Slovakia za významný prínos pre spoločnosť a špeciálnu Cenu Rádia Slovensko.
Na rakovinu pankreasu umiera najviac onkologických pacientov na svete, pričom iba 12 percent z nich prežije viac ako päť rokov. Väčšina pacientov prichádza na prvé vyšetrenie až v pokročilom štádiu, čo znižuje úspešnosť liečby. V súčasnosti viac ako 95 percent pacientov s rakovinou pankreasu zomiera.
Podľa Národného centra zdravotníckych informácií ide o 9. najčastejšiu onkologickú diagnózu na Slovensku a podľa WHO má 5. najvyššiu mieru úmrtnosti. Z európskych krajín má Slovensko druhý najvyšší výskyt karcinómu pankreasu, prvenstvo patrí Maďarsku a hneď za nami je Česko nasledované Rakúskom.
Pomôže iba operácia a chemoterapia
Prečo ste sa začali zaoberať práve rakovinou pankreasu? Čím vás táto oblasť najviac zaujala?
Nešlo o jasné rozhodnutie, počas štúdia som písala diplomovú prácu o nádoroch pankreasu a epigenetických liečivách a až neskôr ma táto téma zaujala. Myslím si, že jej štúdium má veľký význam, pretože ide o dosť agresívne nádory a pacienti v pokročilom štádiu nemajú takmer žiadne možnosti liečby. Preto mám nádej, že akékoľvek moje zistenie môže zmeniť život pacientov. Aj keby sa ich prežitie predĺžilo len o pár mesiacov, ide o dosť veľký benefit.

Mária sa stala Študentskou osobnosťou Slovenska za minulý rok. Zdroj: Ela Rybárová
Prečo sú tieto nádory také agresívne?
Súvisí to aj s miestom, kde vznikajú. Pankreas je v brušnej dutine v blízkosti veľkých ciev a orgánov, nádor v skorom štádiu veľmi rýchlo prerastá do ciev a metastázuje ďalej buď cievami, alebo lymfatickými uzlinami. Okrem toho má väčšina pacientov neskorú diagnózu. Tým, že sa nádor nachádza v brušnej dutine, pacienti až veľmi neskoro pociťujú výrazné komplikácie. V skorších štádiách nemajú žiadne problémy, prípadne iba bolesť brucha, problémy s trávením, čo si väčšinou nespájame s nádorovým ochorením. Nádor sa zväčšuje a už keď má pacient väčšie zdravotné problémy, je veľmi neskoro.
Existujú nejaké možnosti, ako by sme tieto nádory mohli včasne odhaliť, napríklad v rámci preventívnej prehliadky?
Momentálne nie sú jasné markery, ktoré by sme na tento typ nádoru robili, pretože ide o pomerne zriedkavý typ. V rôznych štúdiách vyšlo, že pri bežnej populácii by boli tieto možnosti neefektívne. Záchyt je totiž veľmi nízky, preto sa skríning odporúča iba pacientom, ktorí majú takéto nádory v rodine. Väčšinou sa tieto prípady zachytili vtedy, keď pacient išiel na vyšetrenie nejakej inej zdravotnej komplikácie.
Neuroendokrinné nádory, ktoré vyrastajú z neuroendokrinného tkaniva môžu často produkovať vyššie hladiny hormónov inzulínu či glukagónu, na základe čoho má pacient vysokú hladinu týchto dvoch hormónov. Ak lekár teda hľadá zdroj tejto vysokej hladiny, môže nádor odhaliť skôr. Zvyšok, ktorý vyrastá z epitelových buniek, alebo nemá takéto sprevádzajúce príznaky, väčšinou objavíme až v neskoršom štádiu.
Z európskych krajín má Slovensko hneď po Maďarsku druhý najvyšší výskyt karcinómu pankreasu. Ktoré najväčšie faktory za to môžu? Súvisí to s naším nezdravým životným štýlom a so stravovaním?
Áno, uvádzajú to štúdie. Veľmi vysokým rizikovým faktorom nádorov pankreasu je fajčenie, strava, obezita či diabetes, rovnako aj stres. Vysoké číslo výskytu nádorov pankreasu na Slovensku súvisí s kombináciou týchto faktorov spolu s problematickou diagnostikou, na ktorú je v porovnaní s inými krajinami veľmi ťažké sa dostať. Navyše jedinou úspešnou liečbou je operácia. Ak teda pacient príde k doktorovi skôr, čiže keď sa dá nádor vyoperovať, má vyššie šance na vyliečenie a môže sa dožiť vyššieho veku. Okrem toho ešte podstúpi chemoterapiu, ktorá zahubí prípadné metastázy.
Ak pacient príde k doktorovi skôr, čiže keď sa dá nádor vyoperovať, má vyššie šance na vyliečenie.
V štúdii ste uviedli, že rakovina pankreasu má najvyšší počet úmrtí na svete, pričom iba 12 percent pacientov prežije viac ako päť rokov. Prečo? Súvisí to s tým, že nádor je veľmi agresívny a rýchlo sa rozšíri?
Áno, väčšina diagnostikovaných pacientov má už metastázy, najčastejšie v pečeni či v cievach, ktoré komplikujú celé ochorenie. Navyše ak pacienti podstúpia viaceré cykly liečby, telo si vybuduje rezistenciu na chemoterapiu, bunky sú oveľa odolnejšie, takže liečba väčšinou nezaberá.
Žltačka je jedným zo sprievodných znakov
Najčastejším typom rakoviny pankreasu je duktálny karcinóm. Prečo je mimoriadne nebezpečný?
Vyrastá z duktálnych buniek, teda z buniek vývodov pankreasu, ktorými sa prenášajú pankreatické šťavy do žalúdka, ktoré sa podieľajú na trávení. Keďže tieto epitelové bunky sa veľmi často obmieňajú, tak najpravdepodobnejšie vzniknú mutácie, ktoré vedú k vzniku nádorov. Duktálny karcinóm je agresívnejší, pretože v skorom štádiu pacienti nepociťujú žiadne príznaky. Iné typy rakoviny pankreasu vyrastajú z iných sekrečných buniek, takže pacienti pociťujú aspoň nejaké príznaky, napríklad hormonálne zmeny. Keďže duktálny karcinóm pochádza zo zmenených epitelových buniek, nemá takéto skoré symptómy.
Aké sú teda neskoršie príznaky duktálneho karcinómu, ktoré pacient pociťuje?
Pociťuje bolesť brucha, má žltačku či tráviace problémy, ak je nádor príliš veľký a blokuje kanáliky, ktorými tráviace šťavy prechádzajú do čreva, alebo cíti nevoľnosť, bolesť hlavy či únavu. Ide však o veľmi nešpecifické ťažkosti.
Tieto problémy pociťujeme aj bežne. Kedy by sme mali teda spozornieť?
Keď už tieto problémy trvajú dlhodobejšie, pacienti by mali navštíviť obvodného lekára, ktorý ich pošle k odborníkovi. Pacienti sa postupne dostanú na CT, MR, ktoré ukážu, že ide o nádor. V skorších štádiách však tieto nádory nemusí ukázať ani CT či magnetická rezonancia, dokonca ani ultrazvuk. Závisí to od lokalizácie nádoru. Pretože je pankreas väčšinou skrytý za žalúdkom, doktor ho nevidí.

Mária (prvá z pravej strany) na oceňovaní Študentskej osobnosti Slovenska 2023/2024. Zdroj: Ivan Majerský
Prečo majú ľudia s rakovinou pankreasu žltačku?
Keď je nádor väčší, blokuje nielen spomínané kanáliky, ktorými tráviace šťavy prechádzajú do čreva, ale aj žlčovody, čo vedie k hromadeniu žlčového farbiva v krvi a tkanivách, preto je človek žltý.
V súčasnosti sa môže spolu s chemoterapiou karcinóm pankreasu chirurgicky odstrániť. Štúdie uvádzajú, že až približne 70 percentám pacientov, ktorí podstúpili takúto liečbu, sa ochorenie vrátilo. Prečo?
Často sa stáva, že sa už operovaným pacientom vytvoria metastázy v iných orgánoch. Aj vybratie metastázy môže pomôcť, niekedy je však riziko stále vysoké, preto pacienti podstúpia chemoterapiu, najmä preto, aby mali najmenšie bolesti, aj keď už šírenie nedokážeme zastaviť.
Až 90 percent nádoru netvoria nádorové bunky
Tiež ste skúmali, ako synergická kombinácia epigenetických liekov a nanoprístupov moduluje mikroprostredie nádoru. Čo si pod tým môžeme predstaviť?
Epigenetické liečivá môžu ovplyvňovať prejavy rôznych génov. Gény mutujú, ale to, či sa zmutovaný gén prejaví, závisí od epigenetiky. Epigenetické zmeny stimulujú rast nádoru, čo spôsobí, že sa vypnú dobré gény a zapnú sa zlé gény. Epigenetické liečivá by to mohli zvrátiť a ovplyvniť celé mikroprostredie nádoru, vďaka čomu by bol nádor menej odolnejší proti chemoterapii. Ak by sme vedeli pozmeniť nastavenie epigenetických buniek, mohli by sme ich pozmeniť tak, aby boli citlivejšie na chemoterapiu.
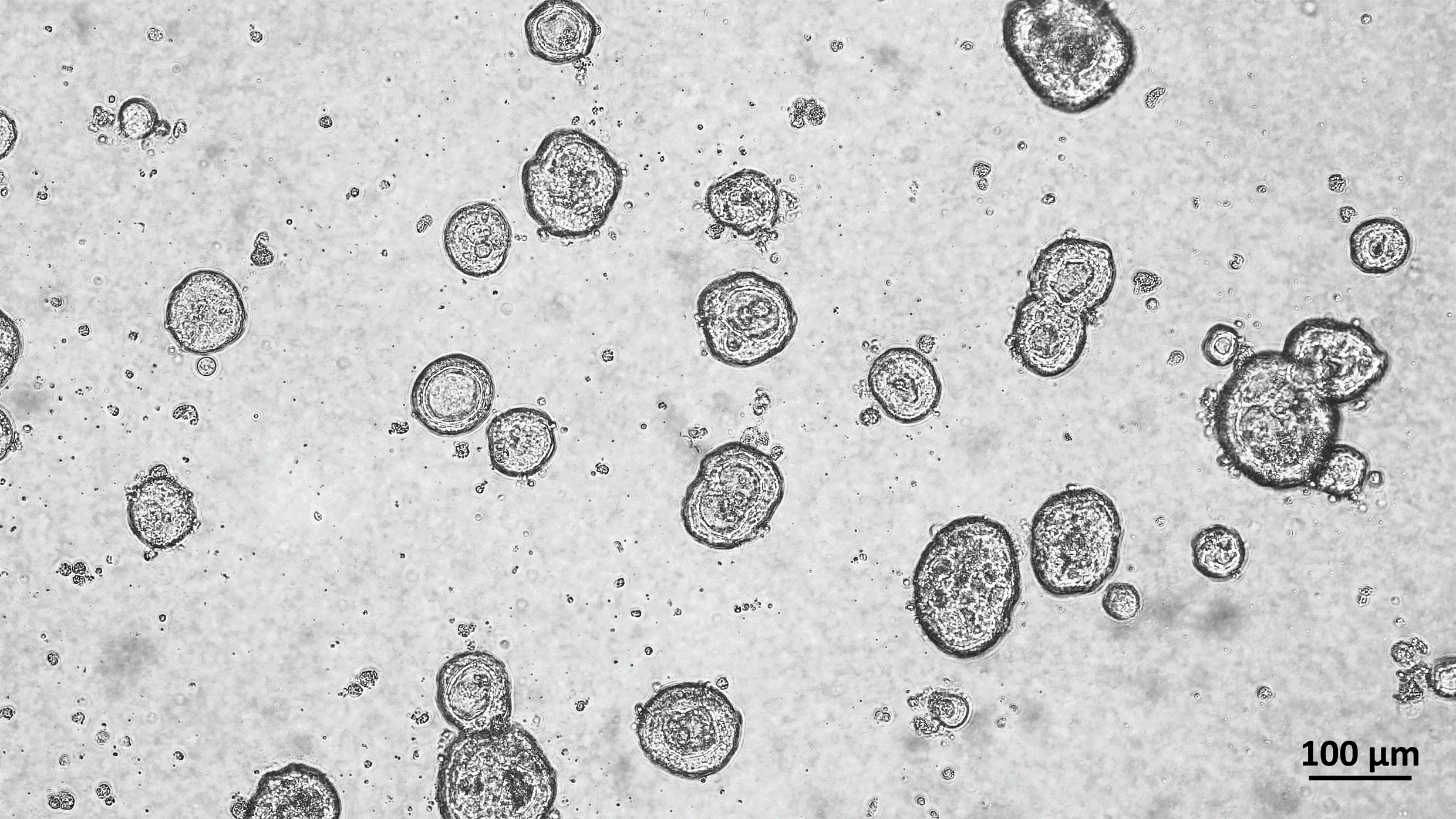
Organoidy vytvorené z nádoru pacienta pod mikroskopom. Zdroj: osobný archív Márie Urbanovej
Ako vyzerá tento výskum v praxi?
Spolupracujeme s doktormi, ktorí sa tejto téme venujú v praxi, takže dostaneme vzorky pacientov s nádorom pankreasu, z ktorých vykultivujeme nádorové bunky a na nich testujeme konkrétne epigenetické liečivá v rôznych dávkach či v kombinácii s chemoterapiou. Neskôr to testujeme aj na organoidoch, teda malých orgánoch, ktoré vykultivujeme z nádoru pacienta. Výhodou je, že obsahujú rôzne bunky, pretože nádor pankreasu tvoria tiež rôzne typy buniek s inými vlastnosťami. Rovnako môžeme na týchto organoidoch testovať potenciálnu liečbu. Ak máme sľubné výsledky, môžeme lieky ďalej testovať na myšiach, ktoré majú nádor pacienta alebo bunkovej línie.
Kedy by ste mohli začať s testovaním týchto liekov na myšiach?
Testovanie beží kontinuálne. Minulý rok sme v rámci jedného experimentu testovali kombináciu epigenetického liečiva s gemcitabínom, ktorým sa liečia rôzne typy rakovín na nádoroch pankreasu. Rovnako plánujeme testovať inú kombináciu týchto liekov v spolupráci s doktormi.

Minulý rok Mária testovala kombináciu epigenetického liečiva s gemcitabínom. Zdroj: Katarína Gáliková
Vytvorili ste tiež model nádoru pankreasu, ktorý lepšie reprezentuje nádorové mikroprostredie pacientov. Čo je jeho najväčšou výhodou a na čo má slúžiť?
Bežný nádor pankreasu tvoria rôzne bunky, pričom až 90 percent nádoru netvoria nádorové bunky, ale iné, podporné bunky – fibroblasty, stromálne bunky –, ktoré ovplyvňujú samotné nádorové bunky a aktivujú ich rast. Preto ak skúmame nádorové bunky v laboratóriu, liečivá na nich môžu fungovať, ale ak má pacient nádor s iným mikroprostredím, tak sa deje pravý opak.
Z tohto dôvodu sa snažíme modelovať nádor pankreasu tak, že kultivujeme bunky aj spolu s fibroblastmi či so stromálnymi bunkami, aby vytvorili kompaktnejšiu štruktúru, vďaka čomu sa nádor čo najviac podobá skutočnému ľudskému nádoru. Fibroblasty sa u pacientov napríklad často podieľajú na zápalových procesoch.
V zahraničí pacientov viac prepájajú s výskumom
Participovali ste aj na troch medzinárodných projektoch zameraných na skorú diagnostiku a liečbu karcinómu pankreasu. Čo v zahraničí funguje a, naopak, na Slovensku ešte chýba?
Mám pocit, že v zahraničí pacientov s rakovinou pankreasu viac prepájajú s výskumom, keďže tam majú väčšie množstvo klinických štúdií. Pacienti majú teda aspoň prístup k rôznym experimentálnym liečivám, ktoré by mohli v budúcnosti fungovať. Ak má liek potenciál na liečbu, pacienti sa môžu k nemu takýmto spôsobom dostať. Na Slovensku sa k nemu pacienti nedostanú skôr, kým nie je schválený. Ale keďže nie som lekár a tejto oblasti sa nevenujem, neviem to s určitosťou povedať.

Mária (prvá zľava) s kolegyňami zo SAV. Zdroj: osobný archív Márie Urbanovej
Prečo to na Slovensku nefunguje?
Predpokladám, že klinické štúdie robia i u nás, niektoré možno aj fungujú, avšak komplikuje to vysoká vyťaženosť doktorov a zdravotníckych pracovníkov. Nemám s tým skúsenosti, avšak viem si predstaviť, že doktori majú toho veľa a do klinických štúdií musia investovať množstvo energie na úkor svojho voľného času. Očakáva sa, že v horizonte približne troch rokov bude na Slovensku v rámci európskeho projektu vybudované prvé komplexné onkologické centrum, ktoré by malo umožniť väčšie zapojenie pacientov do klinických štúdií. Súčasťou tohto projektu na budovanie onkologickej infraštruktúry na Slovensku je aj naše centrum.
Väčšina pacientov na Slovensku s rakovinou pankreasu zomiera. Čo by sme mali zmeniť, aby klesol počet úmrtí na toto ochorenie?
Zdravá životospráva je najlepšou prevenciou. Dbajte teda na pravidelnú vyváženú stravu, obmedzte alkohol, fajčenie a hýbte sa. Navyše stres či hektický životný štýl súvisí tiež s tým, prečo majú práve západné krajiny vyšší výskyt rakoviny pankreasu. Ak máte zdravotné problémy, snažte sa ich riešiť.
Zdroje: Nie rakovine, NCZI, International Agency for Research on Cancer, World Journal of Surgical Oncology
(RR)